Prevenirea infectiilor chirurgicale site-ului în chirurgie abdominală, obstetrică și
Referirea Ascundeți lista
32 mn) și frecvența medie de apariție a infecțiilor nozocomiale (
6,25% - 2 milioane de cazuri), permit aproximativ determină numărul de infectie site-ului chirurgicale în țara noastră, la nivelul de cel puțin 300 de mii de cazuri pe an ..
Conform datelor obținute de Institutul de antimicrobiana chimioterapie Medical University Smolensk Stat, Academia Medicala MOHSD, incidența infecției chirurgicale site-ul în țara noastră este suficient de mare și este de până la 20% (pentru chirurgie colorectal cu acces abdominala pentru etapa de spital în timpul înregistrării retrospective) [7]. Cu toate acestea, este cunoscut faptul că 30-80% din toate SSI înregistrate după externarea din spital (în conformitate cu definiția complicațiilor contabile trebuie efectuate în termen de 30 de zile de la data de intervenție, în cazul în care nu este utilizat în implanturi, și timp de 1 an, în cazul în care acesta din urmă este utilizat), astfel încât incidența adevărată SSI poate fi mult mai mare [8, 9].
Prin date interne, SSI după cezariana suficient de mare, la 10-20% [10, 11]. În același timp, rezultatele studiilor străine se poate ajunge la 25% la planificat și până la 60% în cazul intervențiilor de urgență [12]. operațiuni de diagnostic si terapeutice ginecologice (vaginale, intrauterină, laparotomic, laparoscopice) poate conduce la complicații infecțioase. Astfel, chiar și în cazul riscului histerosalpingografie bolilor inflamatorii ale organelor pelvine este de 3,4% [13]. Conform unor observații, mai mult de 38 ° C poate fi observată în 38% din cazuri, iar rezultatele unei meta-analiză, nivelul de infecție postoperatorie grave în urma histerectomie abdominala atinge 21% dupa vaginale frecventa histerectomie febra postoperatorie [14, 15].
Toate cele de mai sus explică interesul legitim al comunității chirurgicale și oficiali din domeniul sanatatii publice, pentru a minimiza riscul de problema SSIS, despre care, în majoritatea țărilor dezvoltate au stabilit comitetele naționale de experți, iar în practică sunt puse în aplicare programul de control SSI.
Principalele abordări pentru prevenirea SSIS
Pe baza principalilor factori de risc pentru SSI - gradul de contaminare bacteriană a plăgii, aspecte cheie ale prevenirii SSIS sunt pe bună dreptate crede că măsurile de control al infectiilor in spital chirurgicale - aspetika si antiseptice. Alături de acestea, și tehnica operatorie ridicată în mod natural duce in cel mai scurt timp cu operațiunea de execuție contaminare minimă a plăgii (microorganisme ale pielii sau corpuri goale din vatra infecțiilor chirurgicale). Desigur, faptul infecției chirurgicale vatra sau răspândirea procesului inflamator infecțios dincolo de factorii inițiali de contaminare focalizare sunt independente de rănile care operează cu un risc ridicat de SSIS [2, 3, 16].
La începutul anilor 1980, riscul de infectare chirurgicale site-ul de la diferite tipuri „pure“ de intervenție chirurgicală este clar definită și formată 3-5% pentru răni curate, până la 10% din curat-contaminate, iar 20% pentru contaminate și la 40% pentru " murdar „sau infectat. progres calitativ in prevenirea infectiilor chirurgicale site-ului de la mijlocul anilor 1970, a fost profilaxia cu antibiotice (ABP), implică o singură administrare intravenoasă a medicamentului antimicrobian (ILA) timp de 30 de minute înainte de tăiere. datele sistematicii obținute într-o varietate de studii au aratat in mod concludent ca BPA poate reduce în mod eficient incidența infecției chirurgicale site-ul de 1-2%, atunci când în mod condiționat curat și până la 10%, atunci când contaminate de intervenție și însoțite de toate performanțele economice care a urmat [17]. Astăzi, UPS este standardul de ingrijire chirurgicale si cel mai frecvent motiv pentru prescrierea de antibiotice pentru pacientii chirurgicale in tarile dezvoltate [18].
În ciuda eficacității aparente a procesului de punere în aplicare a procedurii de ABP de obicei lasă mult de dorit, chiar și în țările dezvoltate. Conform datelor noastre, de asemenea, în România numai frecvența de UPS atunci când intervențiile în mod condiționat curate și contaminate (ABP prezentat în 100% din cazuri) este cuprins între 26,1% (pentru apendicectomie) la 65,5% (pentru chirurgie colorectal) [7, 19 , 20]. Nerespectarea principiilor ABP nu conduce numai la o reducere a eficienței sale și un efect slab asupra incidenței infecției chirurgicale site-ul, dar, de asemenea, poarta riscul de a selecta rezistente la tulpini AMPs de microorganisme și dezvoltarea evenimentelor adverse, în plus, este însoțită de o creștere a bugetului de spital de cost-articol [18, 21 ]. Pentru a evita evenimentele de mai sus adverse, fiecare chirurg de operare și un obstetrician-ginecolog în perioada preoperatorie pentru a decide pentru o serie de întrebări fundamentale: 1) Are intervenția iminentă a ABP;
2) un medicament indicat pentru ABPs în regiunea anatomică; 3) determinarea modului (doză, timp, calea de administrare, frecvența și durata) de aplicare a ILA.
Indicații pentru ABP
intervenție abdominală poate fi urmată de formarea de orice fel de rani chirurgicale pe gradul de contaminare bacteriană, care, împreună cu implicarea atrage după sine anumite dificultăți pentru chirurg cu privire la decizia cu privire la necesitatea de a utiliza AMP ca măsură profilactică și selectați ultima dată în procesul de diferite părți ale tractului gastro-intestinal (GIT) [2 22]. Pure rana - o rană după operație, nu este însoțită de deschiderea lumenul organelor cavitare (herniei necomplicat, splenectomie, laparotomie, etc.). Frecvența SSI în astfel de cazuri nu depășește 2%, și nu este capabil să-l ABP influențează în mod critic și, prin urmare, nu sunt prezentate. Excepțiile sunt acele cazuri în care materialele sintetice utilizate (implanturi), cum ar fi plasticul ernie inelul [2, 23]. Este esențial să se evidențieze problema ABP în recurente, postoperatorii si hernie strangulată. De obicei, în astfel de situații, există riscul de deteriorare iatrogene atât peretele corpului tubular și necesitatea de a efectua porțiune de rezectie intestinala. Acest tip de eveniment este transferat din vederile chirurgicale plăgilor de descărcare de gestiune mai curat în mod condiționat curat, care necesită ABP. Practicarea chirurgii recomandat să anticipeze potențialele dificultăți tehnice în prealabil și să decidă să efectueze sistemul ABP operațiuni de curățare contaminate.
Pentru condiționat răni curate sunt cele după o intervenție chirurgicală, însoțită de o deschidere controlată a lumenului corpului gol la țesuturi fără semne de inflamație (majoritatea intervențiilor planificate asupra tractului digestiv). frecvența SSI, în astfel de cazuri, până la 10%, și poate reduce timpii sale ABP 2-5. Se crede că numai pacienții cu factori de risc pentru SSI, la care se referă pacientului listă lungă de caracteristici și posibile încălcări ale regulilor de asepsie, necesită ABP.
Bazându-se pe dovezi că frecvența SSI este într-adevăr afectează numai punctul de vedere al plăgii chirurgicale, putem fi de acord cu opinia că, în lumea reală de ingrijire chirurgicale toate aceste intervenții trebuie să fie efectuate cu ABP [2].
răni infectate după o intervenție chirurgicală pentru inflamație purulentă acută și / sau vatra complet rezecabilitãtii fără semne de implicare a țesuturilor înconjurătoare, perforație gastrică și / sau ulcer duodenal (DU) până la 24 de ore, iar perforația duratei intestinului subțire / mare până la 12 ore sunt indicații stricte pentru BPO [24]. Marea majoritate a intervențiilor de urgență pe tractul digestiv doar face parte din acest grup, deoarece chirurgul trebuie să ne amintim întotdeauna. Frecvența și cavitatea complicațiilor infecțioase plagilor după aceste operații pot fi de aproximativ 20%; ALD eficientă reduce această cifră este de 2 ori [21, 25].
Prezența inflamației purulente, care implică procesul de tesut din jur, incapacitatea de a finaliza rezectie focus infectioase, perforarea stomacului / duoden sau subțire / mare prescrierea intestinului de mai mult de 24 și 12 ore, respectiv, are ca rezultat formarea unei răni murdare [24]. În astfel de cazuri, un ciclu complet de tratament cu antibiotice trebuie inițiată fie înainte, fie imediat după încheierea operațiunii, în ciuda faptului de ABPs.
În obstetrică și ginecologie, cele mai multe intervenții chirurgicale, în multe privințe similare cu accesul operațional și tehnologia cu cele ale chirurgiei abdominale (Nizhnesredinnaya si laparotomie suprapubiană, laparoscopie de diagnostic si terapeutice), altele (smirgheluitul uterului, o cezariana, miomectomie conservatoare, histerectomie vaginală) au propriile lor caracteristici . Dar, toate însoțite de formarea de răni care necesită ABP. Ar trebui să fie bine posibil spectru de patogeni SSI, care pe lângă obișnuitele flora pielii Gram-pozitive în timpul manipulărilor care implică contactul cu conținutul vaginal (de exemplu, histerectomie vaginală, răzuitoare cavității uterine prin cezariană și colab.), Poate include enterobacteriile și anaerobi nesporogeni (Bacteroides , peptokokki, peptostreptokokki, prevotelly). În obstetrică, este de asemenea necesară utilizarea ABP pentru separarea manuală și recuperarea placentei, examinarea cavității uterine și grade de perineu 3-4 [26].
Alegerea antibioticului
Nu uita despre subiectul curent pentru România raport preț / calitate, un specialist ar trebui să fie ghidată de regula de bază a alegerii ILA cu un spectru îngust de activitate, se suprapun, cu toate acestea, cel mai probabil, agenții patogeni SSI în această regiune anatomică [2]. Sa dovedit rolul predominant etiologic al gram-pozitive pentru majoritatea SSIS, în general, precum și net după intervenția chirurgicală abdominală și operații pe stomac. În cazul deschiderii lumenul intestinului mici si biliare conductele (GVP) trebuie să se țină cont și de patogeni Gram-negative și pentru intervenții colorectal în plus, de asemenea, microorganisme anaerobe [27]. Astfel, în ceea ce privește chirurgia abdominală, se dovedește un fel de „piramidei“, simbolizând pas cu pas extinderea gamei de activitate antibiotică, corespunzând diferitelor secțiuni ale intestinului.
Cephalosporin (CA) generația I - cefazolina este medicamentul ales pentru UPS-ul în timpul operațiunilor pe stomacul / intestinul subțire și cu ajutorul implanturilor și AC II - cefuroximă, de asemenea, relevante pentru operațiunile de la ZHVP. peniciline Ingibitorozaschischennye (IZP), în special co-amoxiclav, arătând în toate cazurile, dacă există o deschidere a lumenul tractului gastrointestinal, inclusiv colorectal și operații și apendicectomie [28-33].
Generația III CA, cu toate că pe scară largă, nu pot fi folosite în scopuri preventive, deoarece acestea nu au nici un avantaj în acest sens, în comparație cu generațiile anterioare [27, 34].
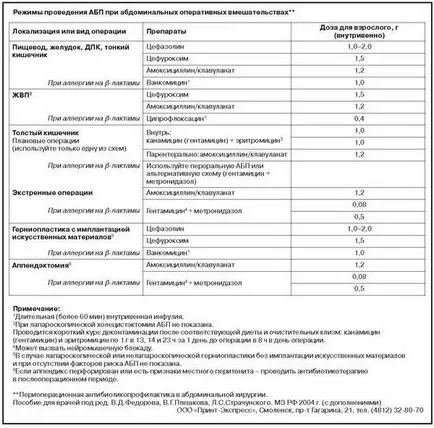
scheme alternative ABP ar trebui să fie întotdeauna luate în considerare pentru pacienții care sunt alergici la b-lactamice din istorie. Vancomicina este în prezent cel mai preferat atunci când operațiunile de mai curate și intervențiile asupra tractului gastro-intestinal superior, iar ciprofloxacina disponibile este o alternativă la BPA în timpul operațiunilor de pe GVP. Combinația de gentamicină și metronidazol poate fi recomandată în aceste cazuri, în intervenții colorectal și apendicectomie.
Selecția pentru antibiotice ABP in obstetrica si ginecologie practic coincide cu o intervenție chirurgicală abdominală, în care formularea de spectru anti-anaerob îmbunătățește semnificativ eficacitatea. În acest sens, este convenabil IZP co-amoxiclav și alții [11]. Când alergie la b-lactamele posibile utilizări ale clindamicinei, gentamicină, eritromicină sau vancomicină (în ultimele cazuri, atunci când o posibila contaminare secrețiile vaginale ar trebui să adauge întotdeauna metronidazol) [11, 26].
Mod Funcție AMP
Doza AMP. Doza terapeutică uzuală este destul de suficient pentru UPS în cele mai multe cazuri. Se crede că excesul de greutate corporala a pacientului este necesară dublarea dozei [22].
Timpul și calea de administrare. Ideal este bolus intravenos de preparare timp de 15-30 minute înainte de tăiere, de exemplu în timpul inducerii anesteziei. Dacă este necesar, perfuzia intravenoasă continuă a acestuia din urmă trebuie inițiat cât mai devreme antecameră. Este important ca numai preoperator ABP poate oferi o astfel de condiție necesară pentru crearea concentrațiilor bactericide ale AMP în țesuturi la momentele de incizie și închiderea rănilor [35, 36].
Multiplicitatea ILA și durata ABP. Critice pentru abordarea necesității administrării repetate a dozelor este durata de funcționare și relația sa cu T1 / 2 AMP [22, 35]. În cazul depășirii duratei de funcționare a T1 / 2 de 2-3 ori trebuie repetată administrarea medicamentului. În practică, atunci când se utilizează CA sau IZP o astfel de necesitate apare, de obicei, în 3-4 ore de la prima administrare, care este deosebit de caracteristic pentru chirurgia colorectala lung. Unele medicamente cu T1 lung / 2 incluse în schemele alternative ABP (vancomicină, ciprofloxacină) sunt convenabile în ceea ce privește un singur scop - „a făcut și uită“.
In prezent, cei mai mulți cercetători sunt unanime în opinia că durata utilizării profilactice a AMPS nu trebuie să depășească 24 de ore, ceea ce se reflectă în cele mai importante recomandări naționale. Cursuri mai lungi de asa-numita utilizare psevdoprofilakticheskoe a antibioticelor nu are nici un efect asupra incidenței infecției chirurgicale site-ul, duce la un risc crescut de efecte adverse și rezistență microbiană la antibiotice, în plus, aceasta este însoțită de o creștere semnificativă a costurilor de spital [37-39].
Modurile ABP în practica obstetrică nu unice și corespund cu cele ale altor proceduri chirurgicale. Folosind aceeași doză, calea și frecvența de administrare. Pentru o lungă perioadă de timp sa crezut că la secțiunea antibiotice cezariană trebuie administrat după prinderea cordonului ombilical, în scopul de a reduce riscul de efecte adverse asupra nou-născutului, precum și să elimine posibilitatea de „mascare“ tabloul clinic și, în consecință, pentru a îmbunătăți detectarea infecțiilor congenitale și neonatale. In aceasta a încălcat în mare parte unul dintre principiile de bază ale ABP - necesitatea unei concentrație bactericidă a medicamentului în țesutul la momentul tăierii. Consecința este o scădere naturală a eficienței procedurii. Studii comparative recente și meta-analiză a arătat că preoperator (timp de 15-60 minute înainte de tăiere) introducerea de AMPS în 2-5 ori crește eficiența prevenirii și nu are niciun efect asupra rezultatelor neonatale [40, 41].


Lista de aplicații. Ascunde lista de literatură