Embolismul pulmonar abordari pentru diagnostic si tratament in 2018, editia on-line - Noutăți
Materialul prezentat în trei secțiuni.
Secțiunea I - întrebări generale de TVP / PE; tablou clinic, diagnostic și alegerea strategiei de tratament în PE.
Secțiunea II - TVP - diagnostic si tratament.
Secțiunea III - tratamentul embolismului pulmonar.
întrebări generale de TVP / PE. Clinic de imagine, diagnosticarea si alegerea strategiei de tratament în PE
TVP / PE sunt probleme destul de frecvente, dar în multe cazuri, există dificultăți semnificative în diagnosticul lor. Multe generații de medici PE este cunoscut sub numele de „marele pretendentul» (mare mască); medicul trebuie să fie în mod constant în gardă și să ia în considerare diagnosticul diferential al embolism pulmonar în structura persoanelor cu diferite variante ale tabloului clinic.
Prevalența TVP / PE este ≈1,5 cazuri la 1000 persoane-ani; în care incidența TVP este de aproximativ 2 ori mai mare numărul de cazuri de embolie pulmonară.
Dezvoltarea de TVP / PE este posibilă în orice grup de vârstă, dar incidenta creste cu varsta. Se crede că mai mult de 50% din toate episoadele de embolie pulmonară apare la persoanele cu vârsta de ≥ 65 de ani.
PE este una dintre cauzele cardiovasculare trei cele mai frecvente de deces în lume (împreună cu faptul infark-infarct și accident vascular cerebral cerebral). Mortalitatea în PATE în general, este de 15%, superioară celei în infarctul miocardic.
Conform datelor epidemiologice, mortalitatea generală a PE, timp de 30 de zile în țările occidentale este de 9-11%, timp de 3 luni, se poate ajunge la 17%.
profilaxia si terapia anticoagulantă curente poate imbunatati in mod semnificativ prognosticul de TVP / PE.
O problemă serioasă după TVP / EP este o rată ridicată de recurență, inclusiv după finalizarea duratei standard a cursului terapiei anticoagulante (în special dacă dezvoltarea lor nu a fost asociat cu factori de risc tranzitorii, cum ar fi traumatisme sau intervenții chirurgicale).
Persoanele care supraviețuiesc embolism pulmonar, de multe ori au o calitate scăzută a vieții, datorită dezvoltării hipertensiunii pulmonare tromboembolicǎ și / sau insuficiență venoasă cronică a membrelor inferioare (denumit, de asemenea, ca sindromul post-trombophlebitic).
factorii de risc și patogeneza TVP / EP
Aproximativ 50% din cazurile de TVP / EP sunt idiopatice (adică, fără nici o legătură cu orice factori provocatori factori evidente / risc). Ceilalți factori identificați nemodificabili și modificabili diferite de risc (adesea reprezentate prin combinarea lor).
O parte semnificativă dintre factorii de risc pentru TVP / EP legate de non-modificabil.
Pentru mai multe detalii despre TVP / factori de risc PE sunt prezentate mai jos. Acești factori pot fi permanente și tranzitorii. Comunicarea TVP / PE cu factori de risc tranzitorii (cum ar fi o intervenție chirurgicală, traumatisme, imobilizare, contraceptivele orale sau terapie estrogenzameschayuschey) Experții recomandă să fie considerată stabilită dacă efectul acestor factori au reprezentat o perioadă de timp în decurs de 6 săptămâni - 3 luni înainte de apariția simptomelor de TVP / PE.
Riscul de TVP la pacientii supusi unei proceduri chirurgicale ortopedice, de obicei, mai mare decât după inclusiv neoperare.
Probabilitatea de apariție a TVP / EP este cea mai mare în timpul primelor două săptămâni după intervenție; risc este, de asemenea, considerat ridicat chiar si pentru 2-3 luni dupa interventia chirurgicala.
profilaxie antitrombotică reduce semnificativ riscul de perioperatorie TVP / EP.
TVP Frecvența / PE scade odată cu creșterea duratei profilaxiei trombotice după proceduri ortopedice majore, precum (dar într-o măsură mai mică) chirurgia cancerului. O astfel de asociere nu a fost demonstrată pentru proceduri chirurgicale generale.
Majoritatea pacienților cu TVP simptomatică sunt localizate cheaguri proximali, care pot fi complicate de embolie pulmonară (adesea - asimptomatic) în 40-50% din cazuri.
Dezvoltarea TVP / PE pot promova infecții severe ale tractului urinar și respirator.
La pacienții cu risc de cancer de TVP / PE este de aproximativ 2 ori mai mare decât la persoanele fără astfel de boli. Acest risc crește pe măsură ce perioada de viață a pacienților cu cancer. Riscul de embolie pulmonara a crescut nu numai la pacienții cu tumori de pancreas, stomac, plămân, esofag, prostată, colon, dar, de asemenea, la pacientii cu mieloide si tumori limfoide.
La pacienții cu TVP neprovocată / PE este un risc crescut de identificare a cancerului de novo (aceasta este de aproximativ 1-2% pe an).
În ultimii ani, țările occidentale, există o creștere a incidenței TVP a extremităților superioare (din cauza implantare mai frecventă a stimulatoare cardiace artificiale, defibrilatoarelor, catetere pentru chimioterapie și nutriție parenterală). Această versiune a TVP poate fi de asemenea asociat cu dezvoltarea de embolie pulmonară (deși semnificativ mai mică decât nivelul membrului inferior TVP); în plus, acesta poate fi combinat cu dezvoltarea sindromului venei cave superioare.
Factori asociate cu un risc semnificativ crescut de embolism pulmonar
- fractură a membrului inferior.
- spitalizare pentru insuficienta cardiaca sau fibrilatie atriala / flutter atrial în ultimele 3 luni.
- genunchi protetică sau sold.
- Transferat leziuni extinse.
- Transferat în ultimele 3 luni de infarct miocardic.
- episoade PE Amânat anterioare.
Factorii asociați cu o creștere moderată a riscului de embolism pulmonar
- intervenția artroscopică la articulația genunchiului.
- boli ale țesutului conjunctiv sistemice.
- Fixed un cateter venos central.
- Istoricul chimioterapie.
- insuficiență cardiacă cronică, insuficiență respiratorie.
- medicamente eritropoezstimuliruyuschih de aplicare.
- Utilizarea estrogenzameschayuschey terapie (în funcție de formulare), sau contraceptive orale.
- Procedura de inseminare artificială (în special în primul trimestru).
- Infecții (în special - pneumonie, infecții ale tractului urinar, HIV).
- colită ulcerativă, boala Crohn.
- Cancer (in special cu metastaze, riscul cel mai mare este de la tumorile hematologice, cancer pulmonar, tractului gastro-intestinal, pancreas si creier).
- timpi cu p-Chami.
- Tromboza venelor superficiale.
- a crescut tendința de tromboză (trombofilie).
Factorii asociați cu o mică creștere a riscului de embolism pulmonar
- repaus la pat timp mai mult de 3 zile.
- Imobilizarea într-o poziție de ședință (de exemplu, în timpul călătoriilor lungi în mașină sau un lung plimbari cu avionul).
- migrată chirurgie laparoscopica (de exemplu, colecistectomia).
- Sarcina (în special în al 3-lea trimestru de sarcină și în termen de 6-12 săptămâni după naștere).
- vene varicoase ale extremităților inferioare.
Să ne reamintim cititorului de așa-numita triada de Virchow. predispun la coagulare intravasculară; aceasta include: 1) un traumatism local la peretele vascular; 2) hipercoagulabilitate; 3) stază de sânge.
In dezvoltarea trombozei venoase profunde / embolie importante joacă rol factori de risc acțiunile pulmonare enumerate mai sus, pot fi, de asemenea, combinate cu predispoziție congenitală sau dobândită la hipercoagulabilitate (uneori termenul „trombofilie“ este utilizat).
Hipercoagulabilitate. Printre trombofiliei congenitale cu PE-asociativă majoritatea disociat factor de mutație a genei V Leiden si protrombinei, cel puțin - statul cu deficiență congenitală de antitrombină, precum proteina C și S. Importanța clinică a testului de factori de coagulare la pacienții cu embolie pulmonară, până la proba. Printre trombofilia dobândite este sindromul antifosfolipidic mai frecvente (caracterizate prin tromboză venoasă și / sau arterială, detectare avort recurent in sange autoanticorpilor antifosfolipidici).
TVP Comunicare a extremităților inferioare și embolie pulmonară. Am menționat deja despre legătura foarte strânsă între TVP a membrelor inferioare și embolie pulmonară. Tromb format local în sistemul venelor profunde ale membrelor inferioare, pot fi separate de locul său de formare și inițial transportate de fluxul sanguin în vena cava inferioară și apoi în atriul drept, ventriculul drept si structura in final obturat patului arterial pulmonar. Trombilor foarte mare poate provoca embolia în trunchiul comun al arterei pulmonare sau bifurcației; dar mai multe sanse de a dezvolta embolii mai mici ramurile sale. Lipsa de date cu ultrasunete pe TVP într-o proporție semnificativă de pacienți cu embolie pulmonară se poate datora faptului că cheag de sânge foarte în locația lor inițială nu mai este prezent, dar modificările locale ale peretelui venos, pur și simplu nu se poate vizualiza.
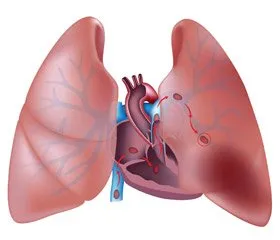
disfuncție ventriculară dreaptă (Fig. 1). Cei mai importanți factori care determină dezvoltarea disfuncției ventriculului drept la pacientii cu embolie pulmonara, sunt gradul de obstrucție a patului vascular pulmonar, iar prezența cardiovasculare preexistente și bolile respiratorii. Odată cu creșterea severității obstrucției în sistemul presiunii arterei pulmonare crește în ea; creșterea în continuare poate facilita secreția de mediatori vasoactivi, cum ar fi serotonina, vasoconstricție pulmonară reflex și hipoxemie. Toate acestea contribuie la dezvoltarea acută (și, ulterior, eventual cronică) suprasarcinii dreaptă a presiunii ventriculare, pentru a crește tensiunea pereților și a contractilității afectata.
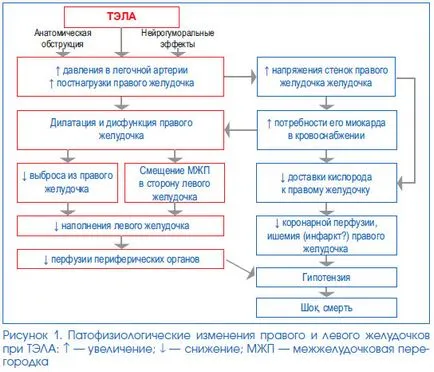
interacțiune interventricular perfuzie coronariană. Când embolie pulmonară acută datorită dilatării ventriculare drepte are loc deplasarea septului interventricular spre a ventriculului stâng, care poate contribui la perturbarea umplerii sale diastolice. La rândul său, acest lucru contribuie la o reducere a debitului cardiac și a tensiunii arteriale, precum și o scădere a perfuziei coronariene și ischemie miocardică. Creșterea tensiunii la ventriculul drept PE masiv, pe de o parte, reduce semnificativ fluxul sanguin în bazinul arterei coronare drepte, iar pe de altă parte, crește necesitatea ventriculului drept alimentarii cu sange miocardic. Combinația acestor mecanisme este o condiție esențială pentru dezvoltarea ischemiei în zona de miocard. Persistența unui astfel de stat este potențial amenințată de dezvoltarea de colaps circulator și de moarte.
Unele alte efecte fiziopatologice ale embolism pulmonar:
- o creștere a rezistenței vasculare în artera pulmonară datorată obstrucției vasculare, supraproducția de factori neurohormonali și activarea baroreceptorilor vasculare;
- încălcarea schimbului de gaze datorită creșterii alveolare „spațiu mort“ din cauza obstrucției vasculare;
- hipoxemie legate de hipoventilație alveolară;
- transport de defecte de CO din cauza ariei reduse de suprafață de schimb de gaze;
- edem pulmonar, hemoragie pulmonară, formarea alterată de surfactant.
Tabloul clinic al embolism pulmonar
Tabloul clinic al fichna-PE nespetsi. După cum sa menționat deja, necesită o vigilență constantă în ceea ce privește embolie pulmonară medic la pacienți cu diferite manifestări clinice (în special la persoanele cu listele de mai sus factorii de risc de TVP / EP, dar, de asemenea, în absența lor).
- dificultăți de respirație, care nu pot fi explicate prin alte motive;
- durere toracică (poate fi pleural sau atipice);
- regurgitare tricuspidiană melodie;
- accent ton II al arterei pulmonare;
- edem, indurație, eritem, sensibilitate în zona inferioară piciorului / coapsei (pentru TVP).
Manifestările de embolism pulmonar, care sunt cel mai adesea asociate cu un prognostic slab. considerate dificultati severe de respiratie, sincopă, si cianoza (de multe ori fără dureri în piept). In mod paradoxal, durerea pleurală severă indică adesea localizarea embolus în ramurile distale ale arterei pulmonare și volumul relativ mic de embolizare.
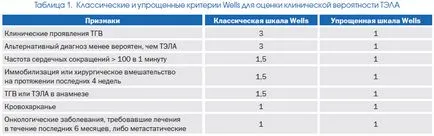
asistență substanțială în stabilirea diagnosticului poate avea o selecție de grupuri de pacienți cu (luând în considerare datele clinice) probabilitate mare sau mică de embolism pulmonar. În acest scop, diverse opțiuni sunt relativ simple scale recunoscute la nivel internațional pot fi utilizate (tab. 1). Valoarea lor pentru diagnosticul de embolism pulmonar a fost confirmat în cercetarea serioasă.
Sindroamele clinice în PE
Spectrul clinic al materializări masive embolie pulmonară prezentate relativ rar; submassive - de multe ori; cele mai frecvente este o embolie pulmonară mică / moderată.
embolie pulmonară masivă este caracterizată clinic prin dezvoltarea de șoc cardiogen și insuficiență multiplă de organe (de multe ori au scăderea funcției renale și hepatice, alterarea stării de conștiență). Există embolizarea larg răspândită care implică cel puțin jumătate din patul vascular pulmonar. De obicei prezența cheagurilor de sânge pe ambele părți. Simptomul cel mai pronunțat este scurtarea respirației, cianoză de multe ori prezentate. hipotensiune arterială care necesită administrarea comună vasopresor. Durere toracică nu este în mod normal exprimat. Predicția este foarte gravă. strategie terapeutică implică în mod tipic de reperfuzie (tromboliză, embolectomie, filtre de instalare infrakavalnyh) în combinație cu anti-coagulare.
Submassive PE (moderat / mare), de multe ori au moderată / marcate hipokinezie ventriculară dreaptă, nivelurile crescute ale biomarkerilor cardiaci, cu toate acestea, hipotensiune arterială / șoc absentă. În această realizare se embolizare ≥ 1/3 patul vascular pulmonar. In absenta bolilor cardiovasculare si respiratorii concomitente la un stadiu incipient, acești pacienți pot avea o stare bună de sănătate, dar este adesea înșelător (cum poate fi necesară și administrarea ulterioară a vasopresoare și suport respirator). Baza strategiei de tratament - medicamente anticoagulante; abordările de reperfuzie sunt rezervate pentru cei care au observat persistența unor încălcări moderate / severe ale funcției ventriculului drept. Pacienții cu antecedente de submassive embolism pulmonar, au un risc ridicat de reapariție a embolism pulmonar, chiar dacă anticoagulantă adecvată conduită.
Mici PE / moderată: există niveluri normale ale tensiunii arteriale, nu există nici o creștere a concentrației de biomarkeri cardiace si functia ventriculului drept afectata. Clinic, pacienții sunt suficient de stabile. Cu prognostic favorabil anticoagulantă adecvată.
infarctul pulmonar. Dezvoltarea acestui sindrom este cauzat de embolizare sistemului periferic trombului arteriale pulmonare de dimensiuni mici. Tabloul clinic este dominat de durere toracică pleural (natura continuă sau intermitentă), eventual în combinație cu hemoptizie. De multe ori, există, de asemenea, febra, leucocitoza, a crescut rata de sedimentare a hematiilor (VSH), dovada radiografic de infarct pulmonar. Tabloul clinic al infarctului pulmonar apare de obicei 3-7 zile dupa un episod de embolism pulmonar.
embolie paradoxale este rezultatul embolizarea arterelor circulația sistemică (de obicei, furnizarea creierului), un cheag de sânge provenit din venele profunde ale membrelor inferioare, datorită trecerii sale prin unclosed foramen ovale (foramen ovale). Tabloul clinic prezentat infarct cerebral. TVP a membrelor inferioare la pacienții cu embolism paradoxal este rar diagnosticat, deoarece dimensiunea cheag în timp ce mici, iar după separarea sa de pe site-ul de semne reziduale de tromboză, care ar putea fi detectate prin ecografie a extremităților inferioare, cel mai adesea rămâne. Cu aceasta în minte la pacienții cu infarct cerebral criptogena este considerat, în general, necesar să se efectueze o examinare aprofundată pentru a detecta ferestre PFO (Ecocardiografia de contrast). tactici terapeutice în astfel de cazuri pot necesita o alegere între permanentă (pe termen nelimitat) un tratament anticoagulant și intervenție chirurgicală cu închiderea foramen ovale patent (în prezent, de obicei, folosind tehnici de cateter).
Diagnosticul diferential al embolismului pulmonar
Mai jos este o listă de boli care urmează cel mai adesea un diagnostic diferential de embolism pulmonar. Nu ar trebui să uităm că PE poate fi asociat cu alte boli. Astfel, în absența unui răspuns adecvat la tratamentul pneumoniei sau decompensării insuficienței cardiace necesar să se aibă în vedere posibilitatea de asociere cu PE.